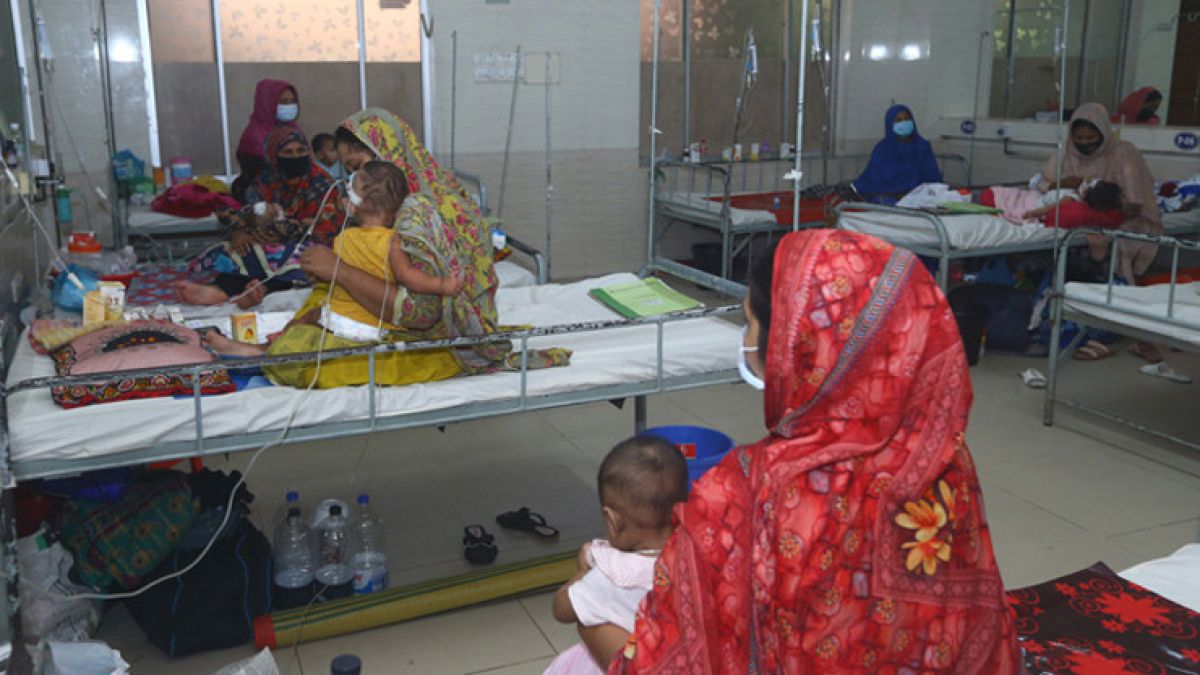
দেশে হাম, হামের উপসর্গ এবং এর প্রাদুর্ভাব বাড়ার সঙ্গে সঙ্গে ক্রমেই দীর্ঘ থেকে দীর্ঘতর হচ্ছে মৃতের সংখ্যাও। সেই সঙ্গে বাড়ছে আক্রান্তের তালিকাও। গত ২৪ ঘণ্টায় সারা দেশে হাম ও হামের উপসর্গে আরও ১২ শিশুর মৃত্যু হয়েছে। একই সময়ে হাসপাতালে ভর্তি হয়েছেন ১৩০৩ জন। এ নিয়ে মোট মৃত্যু হয়েছে ৪৫১ শিশুর। কিন্তু হামে আক্রান্ত ৯৯ শতাংশ শিশুকেই বাঁচানো সম্ভব বলে জানিয়েছেন চিকিৎসকরা। এর জন্য প্রয়োজন সময়মতো রোগ শনাক্ত ও চিকিৎসা নিশ্চিত করা।
তবে, বর্তমানে হামের চেয়ে নিউমোনিয়ায় মৃত্যু বেশি বলে চিকিৎসকরা জানাচ্ছেন। বিশেষজ্ঞদের মতে, শিশুমৃত্যুর সবচেয়ে বড় কারণ এখনো নিউমোনিয়া। তারা বলেন, হামের চেয়ে নিউমোনিয়ায় যে সবচেয়ে বেশি শিশু মারা যাচ্ছে তা হচ্ছে খুবই নীরবে। ফলে হাম ও নিউমোনিয়ার কারণে দেশজুড়ে এখন ভয়াবহ শঙ্কা দেখা দিচ্ছে।
শুক্রবার স্বাস্থ্য অধিদপ্তরের কন্ট্রোলরুম থেকে পাঠানো এক সংবাদ বিজ্ঞপ্তিতে জানানো হয়, গত ২৪ ঘণ্টায় সন্দেহজনক হামরোগীর সংখ্যা ১ হাজার ১৯২ জন এবং গত ১৫ মার্চ থেকে ১৫ মে পর্যন্ত সন্দেহজনক হামরোগীর সংখ্যা ৫৫ হাজার ৬১১ জন। গত ২৪ ঘণ্টায় নিশ্চিত হামরোগীর সংখ্যা ১১১ জন, গত ১৫ মার্চ থেকে ১৫ মে পর্যন্ত নিশ্চিত হামরোগীর সংখ্যা সাত হাজার ৪১৬ জন।
এর আগে গতকাল বৃহস্পতিবার সকাল ৮টা থেকে পরবর্তী ২৪ ঘণ্টার তথ্য দেওয়া হয়েছে সংবাদ বিজ্ঞপ্তিতে।
১৫ মার্চ থেকে ১৫ মে পর্যন্ত সন্দেহজনক হামে হাসপাতালে ভর্তি হয়েছেন ৪০ হাজার ১৭৬ জন। একই সময়ে সুস্থ হয়ে হাসপাতাল থেকে ছাড়পত্র পেয়েছেন ৩৬ হাজার ৫৫ জন।
হামে আক্রান্ত ৯৯ শতাংশ সুস্থ হয়: হামে আক্রান্ত ৯৯ শতাংশ শিশুকেই বাঁচানো সম্ভব বলে জানিয়েছেন চিকিৎসকরা। এর জন্য প্রয়োজন সময়মতো রোগ শনাক্ত ও চিকিৎসা নিশ্চিত করা। কিন্তু, নিউমোনিয়াসহ শ্বাসতন্ত্রজনিত জটিলতা দেখা দিলে মৃত্যুঝুঁকি বেড়ে যায়। তাই দ্রুত চিকিৎসা ও টিকাদান কর্মসূচি জোরদারের ওপর গুরুত্ব দিয়েছেন তারা।
গতকাল দেশে হামের বর্তমান পরিস্থিতি নিয়ে বাংলাদেশ লাং ফাউন্ডেশন ও চেস্ট অ্যান্ড হার্ট অ্যাসোসিয়েশন অব বাংলাদেশ আয়োজিত এক সংবাদ সম্মেলনে চিকিৎসকরা এসব তথ্য তুলে ধরেন।
লিখিত বক্তব্যে এভারকেয়ার হাসপাতালের বক্ষব্যাধি বিশেষজ্ঞ ডা. জিয়াউল হক বলেন, ‘হাম একটি অত্যন্ত সংক্রামক ভাইরাসজনিত রোগ। অতীতে সফল টিকাদান কর্মসূচির মাধ্যমে দেশে হাম অনেকাংশে নিয়ন্ত্রণে এলেও গত দুই বছরে টিকাদান কার্যক্রমে বিঘ্ন ঘটায় সংক্রমণ আবার বেড়েছে।’
তিনি আরও বলেন, ‘হামজনিত মৃত্যুর অন্যতম প্রধান কারণ শ্বাসতন্ত্র বিকল হয়ে যাওয়া। এ পরিস্থিতিতে জনগণকে সচেতন করতে এবং করণীয় বিষয়ে সরকারকে পরামর্শ দিতে দেশের বক্ষব্যাধি বিশেষজ্ঞরা একসঙ্গে কাজ করছেন।’
হামের বিস্তার রোধে চারটি বিষয়ে গুরুত্বারোপ করেন তিনি। সেগুলো হলো- অগ্রাধিকার ভিত্তিতে টিকাদান কর্মসূচি চালু রাখা, উপজেলা থেকে বিভাগীয় পর্যায় পর্যন্ত স্বাস্থ্যকেন্দ্রে ‘ফিভার কর্নার’ চালু করে হামপ্রবণ এলাকা শনাক্ত করা, বিশ্ব স্বাস্থ্য সংস্থা অনুমোদিত চিকিৎসা নির্দেশিকা চিকিৎসক ও স্বাস্থ্যকর্মীদের কাছে পৌঁছে দেওয়া এবং দেশব্যাপী জনসচেতনতা বৃদ্ধি করা।
লিখিত বক্তব্যে এভারকেয়ার হাসপাতালের বক্ষব্যাধি বিশেষজ্ঞ ডা. জিয়াউল হক বলেন, ‘হাম একটি অত্যন্ত সংক্রামক ভাইরাসজনিত রোগ। অতীতে সফল টিকাদান কর্মসূচির মাধ্যমে দেশে হাম অনেকাংশে নিয়ন্ত্রণে এলেও গত দুই বছরে টিকাদান কার্যক্রমে বিঘ্ন ঘটায় সংক্রমণ আবার বেড়েছে।’
তিনি আরও বলেন, ‘হামজনিত মৃত্যুর অন্যতম প্রধান কারণ শ্বাসতন্ত্র বিকল হয়ে যাওয়া। এ পরিস্থিতিতে জনগণকে সচেতন করতে এবং করণীয় বিষয়ে সরকারকে পরামর্শ দিতে দেশের বক্ষব্যাধি বিশেষজ্ঞরা একসঙ্গে কাজ করছেন।’
হামের বিস্তার রোধে চারটি বিষয়ে গুরুত্বারোপ করেন তিনি। সেগুলো হলো—অগ্রাধিকার ভিত্তিতে টিকাদান কর্মসূচি চালু রাখা, উপজেলা থেকে বিভাগীয় পর্যায় পর্যন্ত স্বাস্থ্যকেন্দ্রে ‘ফিভার কর্নার’ চালু করে হামপ্রবণ এলাকা শনাক্ত করা, বিশ্ব স্বাস্থ্য সংস্থা অনুমোদিত চিকিৎসা নির্দেশিকা চিকিৎসক ও স্বাস্থ্যকর্মীদের কাছে পৌঁছে দেওয়া এবং দেশব্যাপী জনসচেতনতা বৃদ্ধি করা।
ডা. জিয়াউল হক বলেন, ‘হাম খুব দ্রুত ছড়িয়ে পড়ে। তবে, সঠিক সময়ে চিকিৎসা শুরু করা গেলে ৯৯ শতাংশ রোগী সম্পূর্ণ সুস্থ হয়ে ওঠে। অপতথ্যে বিভ্রান্ত না হয়ে সবাইকে সচেতন থাকতে হবে।’
নিউমোনিয়ায় প্রতিদিন প্রাণ হারাচ্ছে ৭০ শিশু: দেশে হামের প্রাদুর্ভাব নিয়ে উদ্বেগ থাকলেও শিশু বিশেষজ্ঞরা বলছেন, হামের তুলনায় নিউমোনিয়ায় অনেক বেশি শিশু মারা যাচ্ছে। বিশেষজ্ঞদের তথ্য অনুযায়ী, দেশে বছরে প্রায় ২৪ হাজার শিশু নিউমোনিয়ায় মারা যায়। প্রতিদিন গড়ে ৬০ থেকে ৭০ জন শিশু এ রোগে প্রাণ হারাচ্ছে।
সংবাদ সম্মেলনে চিকিৎসকরা জানান, শিশুদের মধ্যে নিউমোনিয়ার জটিলতা বেশি দেখা দেয় অপুষ্টি ও অন্যান্য ঝুঁকিপূর্ণ অবস্থার কারণে। নিউমোনিয়া শুধু ফুসফুস নয়, অনেক সময় মস্তিষ্ক ও অন্যান্য অঙ্গ-প্রত্যঙ্গেও প্রভাব ফেলতে পারে। ডায়রিয়া, বমি, মারাত্মক পানিশূন্যতা ও বিভিন্ন সংক্রমণ নিয়ে হাসপাতালে আসা শিশুদের অবস্থা আরও জটিল হয়ে পড়ে।
তাদের মতে, নিউমোনিয়ার চিকিৎসায় দ্রুত অ্যান্টিবায়োটিক প্রয়োগ ও শরীরে পর্যাপ্ত অক্সিজেন নিশ্চিত করা সবচেয়ে গুরুত্বপূর্ণ। তবে, চিকিৎসা শুরুতে দেরি এবং অ্যান্টিমাইক্রোবিয়াল রেজিস্ট্যান্সের কারণে অনেক ক্ষেত্রে পরিস্থিতি গুরুতর হয়ে যায়।
গবেষণার বরাতে চিকিৎসকরা জানান, হামে আক্রান্ত শিশুদের মধ্যে নিউমোনিয়ার প্রাদুর্ভাব তুলনামূলক কম, প্রায় পাঁচ থেকে আট শতাংশ। কিন্তু, গুরুতর জটিলতা তৈরি হলে মৃত্যুর হার ৮০ শতাংশ পর্যন্ত হতে পারে। তাই শ্বাসকষ্ট, অক্সিজেন স্যাচুরেশন কমে যাওয়া বা উচ্চ জ্বরের মতো উপসর্গ দেখা দিলে দ্রুত চিকিৎসা নেওয়া জরুরি।
শিশু রোগ বিশেষজ্ঞ অধ্যাপক ডা. আবিদ হোসেন মোল্লা বলেন, ‘হামে আক্রান্ত হওয়ার পর হাসপাতালে আনতে দেরি হলে জটিলতা বাড়ে। হাম শরীরের রোগ প্রতিরোধ ক্ষমতা কমিয়ে দেয়। তাই আক্রান্ত শিশুকে যত দ্রুত সম্ভব চিকিৎসার আওতায় আনতে হবে।’
সংবাদ সম্মেলনে আরও উপস্থিত ছিলেন বাংলাদেশ লাং ফাউন্ডেশনের মহাসচিব অধ্যাপক ডা. আসিফ মুজতাবা মাহমুদ, জয়েন্ট সেক্রেটারি অধ্যাপক ডা. কাজী সাইফুদ্দিন বেন্নুর, পেডিয়াট্রিক পালমোনোলজিস্ট অধ্যাপক রুহুল আমিন, চেস্ট অ্যান্ড হার্ট অ্যাসোসিয়েশনের ভাইস প্রেসিডেন্ট অধ্যাপক ডা. আনোয়ারুল আনাম কিবরিয়া, সেক্রেটারি জেনারেল অধ্যাপক ডা. গোলাম সরওয়ার লিয়াকত হোসেন ভূঁইয়া প্রমুখ।
হাম মোকাবিলায় তাসনিম জারার সমন্বিত রোডম্যাপ: দেশে চলমান হামের প্রাদুর্ভাব মোকাবিলায় একটি সমন্বিত জাতীয় রোডম্যাপ কেমন হতে পারে সেগুলো তুলে ধরেছেন চিকিৎসক ও রাজনীতিবিদ ডা. তাসনিম জারা।
গতকাল সকাল ১০টার দিকে নিজের ফেসবুক পোস্টে হামের প্রাদুর্ভাব মোকাবিলায় একটি সমন্বিত জাতীয় রোডম্যাপ তুলে ধরেন তাসনিম জারা।
পোস্টে তাসনিম জারা লিখেছেন, ‘হাম খুবই সংক্রামক একটা রোগ। একজন আক্রান্ত ব্যক্তি গড়ে ১২ থেকে ১৮ জনকে সংক্রমিত করতে পারে। কোভিড বা ফ্লু-এর তুলনায় এই সংখ্যা অনেক বেশি। হামের ভাইরাস বাতাসে ছড়ায়। আক্রান্ত ব্যক্তি ঘর থেকে বের হওয়ার ২ ঘণ্টা পরেও সেখানে কেউ ঢুকলে হামে আক্রান্ত হতে পারেন। ঠিক এই কারণেই হামের আউটব্রেক ঠেকাতে অন্তত ৯৫ শতাংশ মানুষের টিকা নেয়া প্রয়োজন। এটাই ‘হার্ড ইমিউনিটি’ এর সীমা। এর নিচে নামলেই ফাঁক তৈরি হয়, আর সেই ফাঁক দিয়ে ভাইরাস ঢুকে পড়ে। কোথায় ফাঁকা আছে, সেটা খুঁজে বের করতে না পারলে ভাইরাস আটকানো সম্ভব না।
এখন প্রশ্ন উঠতে পারে যে বাংলাদেশে তো টিকাদান কর্মসূচির আওতায় হামের টিকা দেওয়া হয়, কভারেজও অনেক বেশি। তাহলে আউটব্রেক হচ্ছে কীভাবে?
এর উত্তরে একটা মৌলিক বিষয় বুঝতে হবে। জাতীয় কভারেজ গড়ে ৯০ বা ৯৫ শতাংশ হলেও, এই গড়ের ভেতরে অনেক রকম তারতম্য থাকতে পারে। দেশের বেশিরভাগ এলাকায় কভারেজ ৯৭ শতাংশ হতে পারে, কিন্তু কোনো একটা নির্দিষ্ট পকেটে, যেমন একটা চরাঞ্চল, পাহাড়ি এলাকা, শহুরে বস্তি, কিংবা একটা প্রত্যন্ত উপজেলা, এসবের কোনোটাতে কভারেজ হয়তো ৬০ বা ৭০ শতাংশ। জাতীয় গড়ে এই পকেট ঢাকা পড়ে যায়, কিন্তু ভাইরাসের কাছে সেটা ঢাকা পড়ে না। এই ফাঁকা পকেটগুলোতে প্রাদুর্ভাব ঘটার সম্ভাবনা বেশি। একজন আক্রান্ত মানুষ এমন একটা কমিউনিটিতে ঢুকলে সেখানে সংক্রমণ দ্রুত ছড়িয়ে পড়ে। দেশের বাকি অঞ্চলের কভারেজ যত বেশিই হোক, এই পকেটে প্রাদুর্ভাব থামে না।
তাহলে করণীয় কী?
যেখানে কেস পাওয়া যাচ্ছে, সেই এলাকাগুলো দ্রুত চিহ্নিত করতে হবে। শুধু জেলা বা উপজেলা পর্যায়ে নয়, বরং ইউনিয়ন, ওয়ার্ড, গ্রাম বা মহল্লা পর্যায়ে। এই চিহ্নিতকরণটা কীভাবে হবে? সরকারের পক্ষে একসাথে দেশের প্রতিটা ঘরে স্বাস্থ্যকর্মী পাঠানো বাস্তবসম্মত না। তাই এমন একটা উপায় আমাদের বের করতে হবে, যেটা খুব অল্প সময়ে এবং সীমিত রিসোর্স দিয়ে বাস্তবায়ন করা সম্ভব।
উপায়টা হলো একটা জাতীয় হাম হটলাইন বা কল সেন্টার চালু করা। এর মাধ্যমে হামের কেস সনাক্তকরণ, কন্ট্যাক্ট ট্রেসিং, রিয়েল-টাইম ড্যাশবোর্ড এবং চিকিৎসার সমন্বয়-সবগুলোই করা সম্ভব। আমাদের জাতীয় টেলিমেডিসিন অবকাঠামোর উপর দাঁড়িয়েই এটা চালু করা সম্ভব।
এই কল সেন্টার কীভাবে কাজ করবে? প্রথমে গণমাধ্যমে এবং সামাজিক মাধ্যমে হামের লক্ষণগুলো প্রচার করতে হবে: জ্বর, সর্দি, কাশি, চোখ লাল হয়ে যাওয়া, লাল র্যাশ যা সাধারণত চেহারা থেকে শুরু হয়ে নিচের দিকে ছড়ায়। এই লক্ষণগুলো দেখলেই অভিভাবকরা একটা নির্দিষ্ট নম্বরে ফোন করবেন।
কল সেন্টারে প্রশিক্ষিত চিকিৎসকেরা একটা সংক্ষিপ্ত প্রশ্নাবলির মাধ্যমে যাচাই করবেন যে সম্ভাব্য হাম কিনা। যদি সন্দেহজনক হয়, অভিভাবককে সরাসরি ওই এলাকার হামের জন্য নির্দিষ্ট চিকিৎসাকেন্দ্রে যাওয়ার নির্দেশনা দেবেন, যাতে তিনি এক হাসপাতাল থেকে আরেক হাসপাতালে ঘুরে নতুন কাউকে সংক্রমিত না করেন। সুস্থ হয়ে যাওয়ার আগ পর্যন্ত প্রতিটা কেস নিয়মিত ফলো-আপ করবেন।
এই কল সেন্টারের আরেকটা গুরুত্বপূর্ণ ভূমিকা আছে। সব তথ্য একটা কেন্দ্রীয় ড্যাশবোর্ডে আসতে হবে, যা নিয়মিত বিরতিতে প্রকাশিত হবে। প্রতিটা কল হবে ভৌগোলিকভাবে চিহ্নিত একটা ডেটা পয়েন্ট। রিয়েল-টাইমে দেখা যাবে কোন ইউনিয়নে, কোন ওয়ার্ডে, কোন পাড়ায় কেস বাড়ছে। হাসপাতাল থেকে রিপোর্ট সংগ্রহের চেয়ে এভাবে তথ্য অনেক দ্রুত আসবে। এই ম্যাপ দেখেই সরকার ঠিক করতে পারবে কোন কোন এলাকায় কখন দ্রুত কেস-ফাইন্ডিং ও টিকা টিম পাঠাতে হবে।
এই কল সেন্টারের ভিত্তিতে চিহ্নিত প্রতিটা এলাকায় তাৎক্ষণিকভাবে কন্ট্যাক্ট ট্রেসিং করে ‘রিং ভ্যাকসিনেশন’ কৌশল প্রয়োগ করতে হবে। ধারণাটা সহজ। যখন কোনো এলাকায় একজন আক্রান্ত মানুষ পাওয়া যায়, তখন সেই কেসকে কেন্দ্রে রেখে চারপাশে কয়েক স্তরে টিকা দেওয়া হয়। আক্রান্ত ব্যক্তির সরাসরি সংস্পর্শে আসা সবাই, যেমন পরিবারের সদস্য, প্রতিবেশী, তার ক্লাসের, মসজিদ-মাদ্রাসা-স্কুলের সহপাঠীদের প্রথমে টিকার আওতায় আনা হয়। পর্যাপ্ত রিসোর্স থাকলে পুরো গ্রাম বা মহল্লাকেই টিকার আওতায় আনা যেতে পারে।
এই কৌশলের পেছনে যুক্তি হলো ভাইরাসের চারপাশে একটা প্রতিরোধক বলয় তৈরি করা, যেন সংক্রমণ আর সামনে এগোতে না পারে। ভাইরাস এক জায়গা থেকে আরেক জায়গায় যেতে চাইলে যাতে এই বলয়ের ভেতরে আটকে যায়।
তবে ভ্যাকসিনেশনের একটা গুরুত্বপূর্ণ সীমাবদ্ধতা মাথায় রাখতে হবে। হামের টিকা দেওয়ার পর শরীরে সম্পূর্ণ প্রতিরোধ ক্ষমতা গড়ে উঠতে দুই সপ্তাহ সময় লাগে। অর্থাৎ আজ টিকা দিলেই কাল সে সুরক্ষিত, এমনটা না। এজন্যই টিকার পাশাপাশি সংক্রমণ নিয়ন্ত্রণ করা খুবই জরুরি।
এই সমস্যা সমাধানের জন্য তিনটা কাজ করা দরকার। প্রথমত, প্রতিটা এলাকায় একটা নির্দিষ্ট চিকিৎসাকেন্দ্র। যেখানে সম্ভাব্য হামের রোগীদের পাঠানো হবে। প্রবেশের পরেই অন্য রোগীদের সাথে না মিশে তাঁদেরকে আলাদা করে ফেলা হবে, ভর্তির জন্য আলাদা আইসোলেশন কক্ষ থাকবে, যথাযথ ভেন্টিলেশন থাকবে, এবং স্বাস্থ্যকর্মীরা টিকাপ্রাপ্ত হবেন।
দ্বিতীয়ত, একটা ন্যাশনাল বেড-অ্যাভেইলেবিলিটি ড্যাশবোর্ড। যেখানে রিয়েল-টাইম আপডেট পাওয়া যাবে কোন হাসপাতালে কয়টা বেড খালি আছে, কয়টা আইসিউ সিট খালি আছে। কল সেন্টার থেকে সেই ড্যাশবোর্ড দেখে রোগীদেরকে সঠিক জায়গায় পাঠাবেন, যাতে আবার হাসপাতাল থেকে হাসপাতালে ছুটতে না হয়। এই ব্যবস্থা না থাকার ভয়ংকর পরিণতি আমরা অনেকবার দেখেছি। হাসপাতালে সিট না পেয়ে দিশেহারা অভিভাবকদের কাছ থেকে দালাল চক্র টাকা হাতিয়ে নেয়।
তৃতীয়ত, আইসিইউ সমস্যার জরুরি সমাধান। এবারের প্রাদুর্ভাবে অনেকে গুরুতর অসুস্থ হচ্ছেন। আইসিইউ সংকট আছে, বিশেষ করে ঢাকার বাইরে। হুট করে শিশুদের আইসিইউ ক্যাপাসিটি বাড়ানো প্রায় অসম্ভব একটা কাজ। তবে জরুরি ভিত্তিতে পিডিয়াট্রিক আইসিইউ-সম্বলিত প্রাইভেট হাসপাতালের সাথে সমন্বয় করা প্রয়োজন, যাতে প্রাণগুলো বাঁচানো যায়।
বাংলাদেশের খবর/এইচআর








